הבדלים בין גרסאות בדף "עקרות"
מ (מועתק מהוויקיפדיה העברית. ראו פרטי זכויות יוצרים בדף השיחה.) |
|||
| (8 גרסאות ביניים של 3 משתמשים אינן מוצגות) | |||
| שורה 1: | שורה 1: | ||
| − | '''עקרוּת''' היא חוסר יכולת | + | '''עקרוּת''' היא חוסר יכולת להתרבות, כלומר חוסר יכולת להביא צאצאים לעולם. אצל בני האדם, על פי ההגדרה המקובלת, עקרות תוגדר לאחר שבני הזוג קיימו [[יחסי מין מלאים]] ללא [[אמצעי מניעה]] במשך שנה בקביעות ללא התעברות. |
| − | עקרות הנגרמת מסיבות טבעיות בלבד נקראת '''אי-פריון''' או '''חוסר פוריות'''. עקרות יכולה להיגרם באופן מלאכותי כתוצאה משינויים | + | עקרות הנגרמת מסיבות טבעיות בלבד נקראת '''אי-פריון''' או '''חוסר פוריות'''. עקרות יכולה להיגרם באופן מלאכותי כתוצאה משינויים כירורגיים ב[[מערכת הרבייה]] - כריתת [[צינור הזרע]], ה[[אשכים]], ה[[שחלות]] או ה[[רחם]], למשל. באנגלית מבחינים בין '''אי-פריון''' ('''Infertility''', מהמילה '''פרטיליזציה''', "הפריה") ובין עקרות ('''Sterility''', מהמילה '''סטריליזציה''', אשר במובן נוסף שלה משמשת לציון השמדה של מיקרואורגניזמים; ראו '''[[עיקור]]'''). |
== אבחון == | == אבחון == | ||
| − | האבחנה מתבצעת בדרך | + | האבחנה מתבצעת בדרך כלל לאחר שבני הזוג קיימו [[יחסי מין מלאים]] ללא [[אמצעי מניעה]] במשך שנה ברציפות ללא התעברות. בשל הגדרה זו כ-10% מכלל הזוגות יאובחנו כסובלים מ[[אי-פריון]]. מקרב זוגות בריאים ופוריים נכנסים כ-15% מהזוגות להריון בתוך חודש אחד מתחילת ניסיונותיהם, 55% בתוך שלושה חודשים, 70% בתוך 6 חודשים ו-88% בתוך שנה. |
| − | בארצות הברית כיום 20% מהזוגות הינם עקרים. והדבר נובע בשל העלייה | + | בארצות הברית כיום 20% מהזוגות הינם עקרים. והדבר נובע בשל העלייה ב[[גיל הנישואין]], וההתמהמהות בהבאת ילדים לעולם. עם זאת כ-60% מהם זוכים להרות, בסופו של דבר, אם באמצעות טיפולים ואם בדרך הטבעית. |
| − | ב-40%-55% הגורם לבעיה אצל | + | ב-40%-55% הגורם לבעיה אצל האישה, והליקוי יכול להיות הורמונלי וקשור להפרעה בתהליך ה[[ביוץ]], או מכני, עקב בעיה ב[[מערכת הרבייה]]. ב-25%-40% מהמקרים הבעיה היא אצל הגבר, ומקורה בליקויים שונים ב[[זרע]] או בעיה חסימתית. ב-10% מהמקרים מאובחן ליקוי אצל שני בני הזוג. ב-10% מהמקרים הסיבה לאי-הפריון אינה ידועה ונקראת בלשון המקצועית אי-פריון אידיופטי. |
| − | בשל ירידה במספר | + | בשל ירידה במספר הביציות הזמינות ובאיכותן, עם עליית גיל האישה פוחתים סיכוייה להיכנס להריון. הירידה בפוריות מתחילה מגיל 35 באופן איטי מאד, ומעבר לגיל 40 ישנה ירידה בולטת נוספת בשיעורי ההצלחה, אחרי גיל 45 ישנו היעדר כמעט מוחלט של הריונות. אצל הגבר, קיימת גם ירידה בפוריות עם הגיל, אך זו פחות בולטת. |
| − | באי-פריון כרוכים היבטים | + | באי-פריון כרוכים היבטים רגשיים וחברתיים. זוגות אלה עשויים לסבול מרגשות עזים של כעס, תסכול, אובדן שליטה, קנאה בהריונות של אחרים, דיכאון, צער, ולמתח ביחסים האישיים בין בני הזוג. |
== גורמים == | == גורמים == | ||
=== גורמי אי פיריון באישה === | === גורמי אי פיריון באישה === | ||
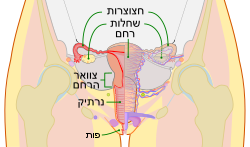
| − | [[תמונה: | + | [[תמונה:Scheme female reproductive system-he.svg|שמאל|ממוזער|250px|תרשים של איברי הרבייה של האישה]] |
גורמי האי-פריון השכיחים ביותר באישה הם: | גורמי האי-פריון השכיחים ביותר באישה הם: | ||
*ליקויים ב[[ביוץ]]. | *ליקויים ב[[ביוץ]]. | ||
| − | *ליקויים מכניים ב[[מערכת הרבייה]]. | + | *ליקויים מכניים ב[[מערכת הרבייה הנשית|מערכת הרבייה]]. |
| − | *ריר צוואר הרחם. | + | *ריר [[צוואר הרחם]]. |
| − | *[[ | + | *דלקות ב[[פות|איברי המין]]. |
==== אבחנה וטיפול ==== | ==== אבחנה וטיפול ==== | ||
| − | כאשר יש חשד לבעיות בביוץ. תתבצע בדיקה לניטור הביוץ באמצעות אולטראסאונד, בדיקת עקבות | + | כאשר יש חשד לבעיות בביוץ. תתבצע בדיקה לניטור הביוץ באמצעות אולטראסאונד, בדיקת עקבות פרוגסטרון ב[[שתן]], או ביופסיה מרפידת הרחם 10 עד 12 יום לאחר מועד הביוץ המשוער. כאשר הבעיה היא בחוסר ביוץ הטיפול הינו תרופתי באמצעות קלומיפן. ישנו חשש כי הטיפול בתרופה זו מעלה את הסיכון ללקות בסרטן ה[[שחלות]], ולכן ננקטות פעולות כדי לצמצם סיכון זה. במידה שהטיפול בתרופה זו אינו יעיל אפשרות אחרת לטיפול הוא טיפול הורמונלי באמצעות גונדוטרופינים של חדלון ה[[וסת|ווסת]] האנושי, המגרים את הבשלתם של זקיקי השחלה. תופעת הלוואי המסוכנת ביותר בשני טיפולים אלו, עם אחוז גבוה ביותר בטיפול ההורמונלי, היא תסמונת גירוי היתר השחלתי, שבה השחלות מוגדלות באופן ניכר, ונוזלים מזרם הדם חודרים לחלל הבטן. |
| − | כאשר קיים חשד בבעיות | + | כאשר קיים חשד בבעיות ב[[חצוצרה|חצוצרות]] מתבצעת בדיקת רנטגן של הרחם והחצוצרות. בדיקה נוספת תעשה באמצעות החדרת צינור צפיה (היסטרוסקופ) המוחדר דרך צוואר הרחם לרחם. במידה שיש התדבקויות אפשר באמצעות צינור זה להפריד אותן. בדיקות נוספות שקיימות הן לפרוסקופיה של חלל הבטן שנעשית בדרך כלל בהרדמה מלאה. |
| − | כאשר החשד הוא שהבעיה נובעת | + | כאשר החשד הוא שהבעיה נובעת מצוואר הרחם, נעשית בדיקה אחר-משגלית שבה נבדקת שרידותו של ה[[זרע]] בריר צוואר הרחם. ריר שתפקידו לחסום כניסת חיידקים מצוואר הרחם לרחם, ורק בשלב שבו [[תא הביצה]] מבשיל, רמת הורמון האסטרדיול עולה, הופכת את הריר לשקוף וגמיש, ומאפשרת מעבר של זרע בו. במקרים שמתברר שהבעיה נובעת מריר צוואר הרחם הטיפול יהיה בהפריה תוך רחמית, או בתרופות המדללות את הריר. |
=== מאפייני אי פיריון בגבר === | === מאפייני אי פיריון בגבר === | ||
| + | {{הפניה לערך מורחב|עקרות גברית}} | ||
[[תמונה:spm2.jpg|שמאל|ממוזער|250px|זרע צבוע בהמטוקסילין. רובה של העקרות הגברית נובעת מבעיות בזרע.]] | [[תמונה:spm2.jpg|שמאל|ממוזער|250px|זרע צבוע בהמטוקסילין. רובה של העקרות הגברית נובעת מבעיות בזרע.]] | ||
המאפיינים הבולטים של אי פוריות הגבר: | המאפיינים הבולטים של אי פוריות הגבר: | ||
| − | *יצירת מספר קטן מדי של תאי זרע. | + | *יצירת מספר קטן מדי של [[תאי זרע]]. |
*חוסר מוחלט של יצירת תאי זרע. | *חוסר מוחלט של יצירת תאי זרע. | ||
*פגמים במבנה הזרע או בתנועותיו. | *פגמים במבנה הזרע או בתנועותיו. | ||
| − | *אי-יכולת הזרע לחדור את מעטה התאים המקיף את תא הביצה. | + | *אי-יכולת הזרע לחדור את מעטה התאים המקיף את [[תא הביצה]]. |
==== אבחנה ==== | ==== אבחנה ==== | ||
| שורה 46: | שורה 47: | ||
==== הסיבות ==== | ==== הסיבות ==== | ||
| − | הבעיה המרכזית לאי פוריות הגבר קרויה "[[וריקוצלה]]" - תקלה מכנית במערכת הניקוז של פסולת האשך המובילה לתקלה בייצור הזרע. | + | הבעיה המרכזית לאי פוריות הגבר קרויה "[[וריקוצלה]]" - תקלה מכנית במערכת הניקוז של פסולת האשך המובילה לתקלה בייצור הזרע. וריקוצלה ידועה כגורם השכיח ביותר אצל גברים עקרים (90% מהמקרים). פתרון בעיה זו יכול להתבצע באמצעות שיטת צינתור מתחוכמת המתבצעת בבטן התחתונה. שיטה זו מאתרת את כל רשת הוורידים הפגומה ובכך עוזרת לגוף לייצר וורידים תקינים חדשים ולהגיע לייצור זרע תקין לאחר כ-3 חודשים. במקרים נדירים בהן התופעה קיימת רק בווריד אחד, ניתן לטפל גם בניתוח לקשירתו, אך ברוב המקרים מדובר מערכת וורידים שלמה בעלת סעיפי מעקפים רבים הזקוקה לטיפול יסודי יותר. |
| − | לעתים הבעיה יכולה להיות מכנית: סתימה בצינור העברת הזרע מה[[אשך]] ל[[שופכה]], אז נוזל הזרע מצטבר | + | לעתים הבעיה יכולה להיות מכנית: סתימה בצינור העברת הזרע מה[[אשך]] ל[[שופכה]], אז נוזל הזרע מצטבר ב[[שלפוחית השתן]], במקום לנוע במורד ה[[פין]]. הבעיה יכולה לנבוע בשל [[ניתוח כריתת ערמונית]] או בעיות סוכרת. |
| − | נוזל הזרע שמיוצר באשכיו של הגבר, זקוק לטמפרטורה נמוכה העומדת על כ-34 מעלות צלזיוס, במידה שהטמפרטורה באשכים עולה כתוצאה מקדחת ממושכת או חשיפה לחום מופרז, הדבר עלול להקטין את ספירת הזרע, התנועתיות שלו, ואת מספר התאים התקינים. | + | [[נוזל הזרע]] שמיוצר באשכיו של הגבר, זקוק לטמפרטורה נמוכה העומדת על כ-34 מעלות צלזיוס, במידה שהטמפרטורה באשכים עולה כתוצאה מקדחת ממושכת או חשיפה לחום מופרז, הדבר עלול להקטין את ספירת הזרע, התנועתיות שלו, ואת מספר התאים התקינים. |
| − | בעיות נוספות שעלולות להיות הן בעיות הורמונליות של הגבר, | + | בעיות נוספות שעלולות להיות הן בעיות הורמונליות של הגבר, מתחים נפשיים, עודף או תת משקל ותת תזונה, דלקות, נזק מולד, וקנדידה. |
| − | לעתים חשיפה לחומרים חיצוניים עלולה לגרום לירידה בספירת הזרע ולפגיעה בתנועתיות ובשרידות שלו. בין החומרים ניתן לציין חשיפה לרעלים תעשתיים או סביבתיים, וחשיפה | + | לעתים חשיפה לחומרים חיצוניים עלולה לגרום לירידה בספירת הזרע ולפגיעה בתנועתיות ובשרידות שלו. בין החומרים ניתן לציין חשיפה לרעלים תעשתיים או סביבתיים, וחשיפה לסמים, אלכוהול, טבק וקפאין. מובן שהטיפול הראשוני יהיה לנסות ולמנוע חשיפה נוספת במקרים אלו. |
סיבות נדירות יותר הן מומים מלידה, פגמים גנטיים וכן פגיעה בתפקוד האשכים כתוצאה ממחלות קשות וכתוצאה מהטיפול הקשה בהן (כגון כימוטרפיה וכדומה) | סיבות נדירות יותר הן מומים מלידה, פגמים גנטיים וכן פגיעה בתפקוד האשכים כתוצאה ממחלות קשות וכתוצאה מהטיפול הקשה בהן (כגון כימוטרפיה וכדומה) | ||
| שורה 62: | שורה 63: | ||
הטיפול באי-פריון מתבצע בהתאם לאבחנה המדויקת של הגורם או הגורמים לו; לעתים משולבות מספר שיטות טיפול, וזאת על מנת לנצל את היתרונות של כל שיטה ושיטה: | הטיפול באי-פריון מתבצע בהתאם לאבחנה המדויקת של הגורם או הגורמים לו; לעתים משולבות מספר שיטות טיפול, וזאת על מנת לנצל את היתרונות של כל שיטה ושיטה: | ||
| − | * צינתור דו צדדי לתיקון בעיית | + | * צינתור דו צדדי לתיקון בעיית וריקוצלה |
* תיקונים כירורגיים במערכת הרבייה. | * תיקונים כירורגיים במערכת הרבייה. | ||
| − | * | + | * תרופות המעודדות ביוץ, יצירת תאי זרע וכדומה. |
| − | במידה שבשום אופן לא ניתן לגרום להפריה, הטיפול המקובל הוא | + | במידה שבשום אופן לא ניתן לגרום להפריה, הטיפול המקובל הוא הפריה מלאכותית, אשר כולל: |
| − | * שיטות של | + | * שיטות של הפריה חוץ-גופית (הח"ג, IVF). |
* שיטות שאינן הפריה חוץ-גופית (Non-IVF). | * שיטות שאינן הפריה חוץ-גופית (Non-IVF). | ||
| − | קיימת כיום גישה של טיפולים נוספים כגון | + | קיימת כיום גישה של טיפולים נוספים כגון קבוצות תמיכה, טיפולים של רפואה סינית ואחרים. זוגות שלא מצליחים להרות לאחר טיפולי הפריה יכולים לפנות לאפשרויות אחרות כדוגמת פונדקאות או אימוץ ילדים. |
==עקרות הלכתית== | ==עקרות הלכתית== | ||
{{ערך מורחב|עקרות הלכתית}} | {{ערך מורחב|עקרות הלכתית}} | ||
| − | על פי ההלכה היהודית אסור לקיים יחסים עם אישה | + | על פי ההלכה היהודית אסור לקיים יחסים עם אישה נידה. על פי המקרא האיסור חל על זמן הוסת של האישה, שעל פי המקרא הינו שבעה ימים (ויקרא ט"ו י"ט). חז"ל החמירו בעניין והחילו דין של זבה גדולה, שרואה דם בגלל סיבה שלא קשורה למחזור החודשי, על כל נידה, והוסיפו ספירה של שבעה ימים מפסיקת הדם - "ימי ליבון", כך שהזמן האסור במגע מיני הינו בין 5-7 ימי הווסת ועוד 7 ימי היטהרות. מחזור נורמלי של אישה הינו 28 יום, אך ישנן נשים שמחזורן קצר מהנורמה, ואז עלול הביוץ להתרחש לפני טבילת האישה, השומרת על דיני הטהרה, דבר שלא מאפשר הריון. |
| − | |||
| − | + | פתרונות שמקובלים במקרים כאלו הם מתן הורמונים לדחיית ה[[ביוץ]] וטבילה מוקדמת בכפוף לתנאים מסוימים. יש שהרחיקו לכת והציעו הזרעה מלאכותית, אך דבר זה שינוי במחלוקת פוסקים ולא נהוג מסיבות נוספות. | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | + | ==ראו גם== | |
| − | + | * [[טיפולי פוריות]] | |
| − | + | * [[עקרות גברית]] | |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
==קישורים חיצוניים== | ==קישורים חיצוניים== | ||
| − | |||
| − | |||
* [http://www.caremed.co.il/sitePage.aspx?pageID=11 פריון] באתר קר-מד | * [http://www.caremed.co.il/sitePage.aspx?pageID=11 פריון] באתר קר-מד | ||
| − | + | * אייבי לוין וענת ספרן, [http://www.daat.ac.il/daat/kitveyet/assia/hafraya-2.htm הפריה חוץ גופית], אתר "דעת" | |
| − | + | *[http://www.poriyut-guide.com/2011/03/02/fertility-problems/ בעיות פוריות] באתר "פוריות ופריון המדריך המלא" | |
| − | * אייבי לוין וענת ספרן[http://www.daat.ac.il/daat/kitveyet/assia/hafraya-2.htm הפריה חוץ גופית], אתר "דעת" | ||
| − | * [http://www.poriyut. | ||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
[[קטגוריה:רבייה]] | [[קטגוריה:רבייה]] | ||
| − | [[קטגוריה:מחלות | + | [[קטגוריה:מחלות מין]] |
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
| − | |||
גרסה אחרונה מ־19:42, 24 בספטמבר 2012
עקרוּת היא חוסר יכולת להתרבות, כלומר חוסר יכולת להביא צאצאים לעולם. אצל בני האדם, על פי ההגדרה המקובלת, עקרות תוגדר לאחר שבני הזוג קיימו יחסי מין מלאים ללא אמצעי מניעה במשך שנה בקביעות ללא התעברות.
עקרות הנגרמת מסיבות טבעיות בלבד נקראת אי-פריון או חוסר פוריות. עקרות יכולה להיגרם באופן מלאכותי כתוצאה משינויים כירורגיים במערכת הרבייה - כריתת צינור הזרע, האשכים, השחלות או הרחם, למשל. באנגלית מבחינים בין אי-פריון (Infertility, מהמילה פרטיליזציה, "הפריה") ובין עקרות (Sterility, מהמילה סטריליזציה, אשר במובן נוסף שלה משמשת לציון השמדה של מיקרואורגניזמים; ראו עיקור).
תוכן עניינים
אבחון
האבחנה מתבצעת בדרך כלל לאחר שבני הזוג קיימו יחסי מין מלאים ללא אמצעי מניעה במשך שנה ברציפות ללא התעברות. בשל הגדרה זו כ-10% מכלל הזוגות יאובחנו כסובלים מאי-פריון. מקרב זוגות בריאים ופוריים נכנסים כ-15% מהזוגות להריון בתוך חודש אחד מתחילת ניסיונותיהם, 55% בתוך שלושה חודשים, 70% בתוך 6 חודשים ו-88% בתוך שנה.
בארצות הברית כיום 20% מהזוגות הינם עקרים. והדבר נובע בשל העלייה בגיל הנישואין, וההתמהמהות בהבאת ילדים לעולם. עם זאת כ-60% מהם זוכים להרות, בסופו של דבר, אם באמצעות טיפולים ואם בדרך הטבעית.
ב-40%-55% הגורם לבעיה אצל האישה, והליקוי יכול להיות הורמונלי וקשור להפרעה בתהליך הביוץ, או מכני, עקב בעיה במערכת הרבייה. ב-25%-40% מהמקרים הבעיה היא אצל הגבר, ומקורה בליקויים שונים בזרע או בעיה חסימתית. ב-10% מהמקרים מאובחן ליקוי אצל שני בני הזוג. ב-10% מהמקרים הסיבה לאי-הפריון אינה ידועה ונקראת בלשון המקצועית אי-פריון אידיופטי.
בשל ירידה במספר הביציות הזמינות ובאיכותן, עם עליית גיל האישה פוחתים סיכוייה להיכנס להריון. הירידה בפוריות מתחילה מגיל 35 באופן איטי מאד, ומעבר לגיל 40 ישנה ירידה בולטת נוספת בשיעורי ההצלחה, אחרי גיל 45 ישנו היעדר כמעט מוחלט של הריונות. אצל הגבר, קיימת גם ירידה בפוריות עם הגיל, אך זו פחות בולטת.
באי-פריון כרוכים היבטים רגשיים וחברתיים. זוגות אלה עשויים לסבול מרגשות עזים של כעס, תסכול, אובדן שליטה, קנאה בהריונות של אחרים, דיכאון, צער, ולמתח ביחסים האישיים בין בני הזוג.
גורמים
גורמי אי פיריון באישה
גורמי האי-פריון השכיחים ביותר באישה הם:
- ליקויים בביוץ.
- ליקויים מכניים במערכת הרבייה.
- ריר צוואר הרחם.
- דלקות באיברי המין.
אבחנה וטיפול
כאשר יש חשד לבעיות בביוץ. תתבצע בדיקה לניטור הביוץ באמצעות אולטראסאונד, בדיקת עקבות פרוגסטרון בשתן, או ביופסיה מרפידת הרחם 10 עד 12 יום לאחר מועד הביוץ המשוער. כאשר הבעיה היא בחוסר ביוץ הטיפול הינו תרופתי באמצעות קלומיפן. ישנו חשש כי הטיפול בתרופה זו מעלה את הסיכון ללקות בסרטן השחלות, ולכן ננקטות פעולות כדי לצמצם סיכון זה. במידה שהטיפול בתרופה זו אינו יעיל אפשרות אחרת לטיפול הוא טיפול הורמונלי באמצעות גונדוטרופינים של חדלון הווסת האנושי, המגרים את הבשלתם של זקיקי השחלה. תופעת הלוואי המסוכנת ביותר בשני טיפולים אלו, עם אחוז גבוה ביותר בטיפול ההורמונלי, היא תסמונת גירוי היתר השחלתי, שבה השחלות מוגדלות באופן ניכר, ונוזלים מזרם הדם חודרים לחלל הבטן.
כאשר קיים חשד בבעיות בחצוצרות מתבצעת בדיקת רנטגן של הרחם והחצוצרות. בדיקה נוספת תעשה באמצעות החדרת צינור צפיה (היסטרוסקופ) המוחדר דרך צוואר הרחם לרחם. במידה שיש התדבקויות אפשר באמצעות צינור זה להפריד אותן. בדיקות נוספות שקיימות הן לפרוסקופיה של חלל הבטן שנעשית בדרך כלל בהרדמה מלאה.
כאשר החשד הוא שהבעיה נובעת מצוואר הרחם, נעשית בדיקה אחר-משגלית שבה נבדקת שרידותו של הזרע בריר צוואר הרחם. ריר שתפקידו לחסום כניסת חיידקים מצוואר הרחם לרחם, ורק בשלב שבו תא הביצה מבשיל, רמת הורמון האסטרדיול עולה, הופכת את הריר לשקוף וגמיש, ומאפשרת מעבר של זרע בו. במקרים שמתברר שהבעיה נובעת מריר צוואר הרחם הטיפול יהיה בהפריה תוך רחמית, או בתרופות המדללות את הריר.
מאפייני אי פיריון בגבר
| | ערך מורחב – עקרות גברית |
המאפיינים הבולטים של אי פוריות הגבר:
- יצירת מספר קטן מדי של תאי זרע.
- חוסר מוחלט של יצירת תאי זרע.
- פגמים במבנה הזרע או בתנועותיו.
- אי-יכולת הזרע לחדור את מעטה התאים המקיף את תא הביצה.
אבחנה
אנליזה של נוזל הזרע, לאחר כשלושה ימים של אי פליטה. במידה שקיימת אנומליה, תתבצע בדיקה נוספת. ולאחר מכן הרופא ינסה לאתר את שורשי הבעיה.
הסיבות
הבעיה המרכזית לאי פוריות הגבר קרויה "וריקוצלה" - תקלה מכנית במערכת הניקוז של פסולת האשך המובילה לתקלה בייצור הזרע. וריקוצלה ידועה כגורם השכיח ביותר אצל גברים עקרים (90% מהמקרים). פתרון בעיה זו יכול להתבצע באמצעות שיטת צינתור מתחוכמת המתבצעת בבטן התחתונה. שיטה זו מאתרת את כל רשת הוורידים הפגומה ובכך עוזרת לגוף לייצר וורידים תקינים חדשים ולהגיע לייצור זרע תקין לאחר כ-3 חודשים. במקרים נדירים בהן התופעה קיימת רק בווריד אחד, ניתן לטפל גם בניתוח לקשירתו, אך ברוב המקרים מדובר מערכת וורידים שלמה בעלת סעיפי מעקפים רבים הזקוקה לטיפול יסודי יותר.
לעתים הבעיה יכולה להיות מכנית: סתימה בצינור העברת הזרע מהאשך לשופכה, אז נוזל הזרע מצטבר בשלפוחית השתן, במקום לנוע במורד הפין. הבעיה יכולה לנבוע בשל ניתוח כריתת ערמונית או בעיות סוכרת.
נוזל הזרע שמיוצר באשכיו של הגבר, זקוק לטמפרטורה נמוכה העומדת על כ-34 מעלות צלזיוס, במידה שהטמפרטורה באשכים עולה כתוצאה מקדחת ממושכת או חשיפה לחום מופרז, הדבר עלול להקטין את ספירת הזרע, התנועתיות שלו, ואת מספר התאים התקינים. בעיות נוספות שעלולות להיות הן בעיות הורמונליות של הגבר, מתחים נפשיים, עודף או תת משקל ותת תזונה, דלקות, נזק מולד, וקנדידה.
לעתים חשיפה לחומרים חיצוניים עלולה לגרום לירידה בספירת הזרע ולפגיעה בתנועתיות ובשרידות שלו. בין החומרים ניתן לציין חשיפה לרעלים תעשתיים או סביבתיים, וחשיפה לסמים, אלכוהול, טבק וקפאין. מובן שהטיפול הראשוני יהיה לנסות ולמנוע חשיפה נוספת במקרים אלו.
סיבות נדירות יותר הן מומים מלידה, פגמים גנטיים וכן פגיעה בתפקוד האשכים כתוצאה ממחלות קשות וכתוצאה מהטיפול הקשה בהן (כגון כימוטרפיה וכדומה)
טיפול
הטיפול באי-פריון מתבצע בהתאם לאבחנה המדויקת של הגורם או הגורמים לו; לעתים משולבות מספר שיטות טיפול, וזאת על מנת לנצל את היתרונות של כל שיטה ושיטה:
- צינתור דו צדדי לתיקון בעיית וריקוצלה
- תיקונים כירורגיים במערכת הרבייה.
- תרופות המעודדות ביוץ, יצירת תאי זרע וכדומה.
במידה שבשום אופן לא ניתן לגרום להפריה, הטיפול המקובל הוא הפריה מלאכותית, אשר כולל:
- שיטות של הפריה חוץ-גופית (הח"ג, IVF).
- שיטות שאינן הפריה חוץ-גופית (Non-IVF).
קיימת כיום גישה של טיפולים נוספים כגון קבוצות תמיכה, טיפולים של רפואה סינית ואחרים. זוגות שלא מצליחים להרות לאחר טיפולי הפריה יכולים לפנות לאפשרויות אחרות כדוגמת פונדקאות או אימוץ ילדים.
עקרות הלכתית
| | ערך מורחב – עקרות הלכתית |
על פי ההלכה היהודית אסור לקיים יחסים עם אישה נידה. על פי המקרא האיסור חל על זמן הוסת של האישה, שעל פי המקרא הינו שבעה ימים (ויקרא ט"ו י"ט). חז"ל החמירו בעניין והחילו דין של זבה גדולה, שרואה דם בגלל סיבה שלא קשורה למחזור החודשי, על כל נידה, והוסיפו ספירה של שבעה ימים מפסיקת הדם - "ימי ליבון", כך שהזמן האסור במגע מיני הינו בין 5-7 ימי הווסת ועוד 7 ימי היטהרות. מחזור נורמלי של אישה הינו 28 יום, אך ישנן נשים שמחזורן קצר מהנורמה, ואז עלול הביוץ להתרחש לפני טבילת האישה, השומרת על דיני הטהרה, דבר שלא מאפשר הריון.
פתרונות שמקובלים במקרים כאלו הם מתן הורמונים לדחיית הביוץ וטבילה מוקדמת בכפוף לתנאים מסוימים. יש שהרחיקו לכת והציעו הזרעה מלאכותית, אך דבר זה שינוי במחלוקת פוסקים ולא נהוג מסיבות נוספות.
ראו גם
קישורים חיצוניים
- פריון באתר קר-מד
- אייבי לוין וענת ספרן, הפריה חוץ גופית, אתר "דעת"
- בעיות פוריות באתר "פוריות ופריון המדריך המלא"